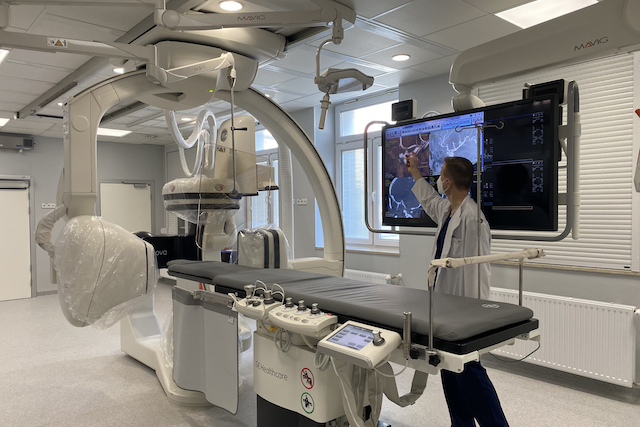
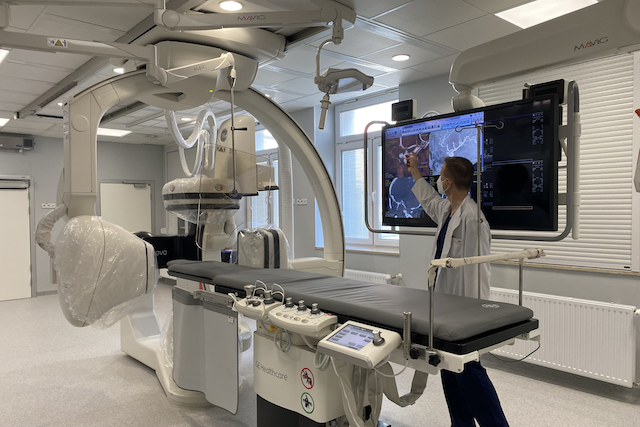
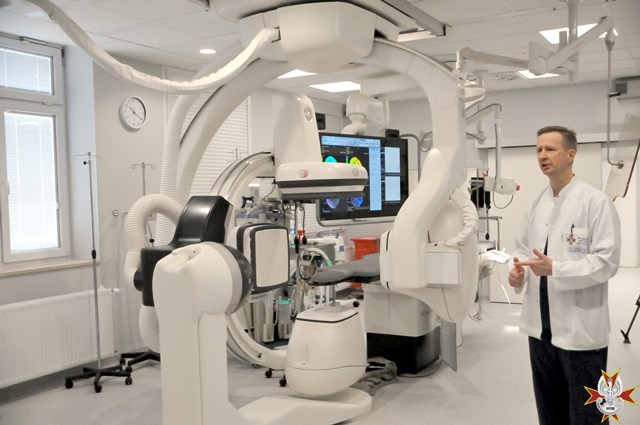
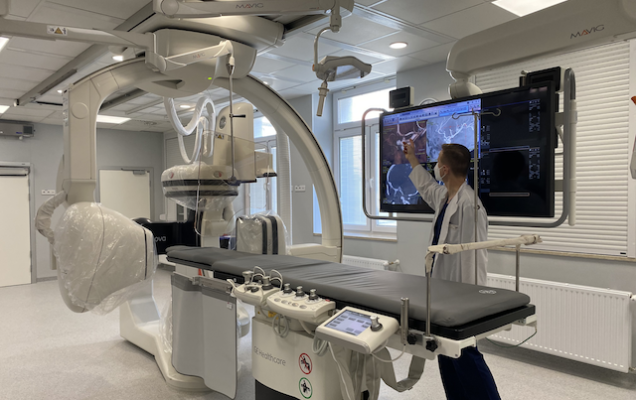
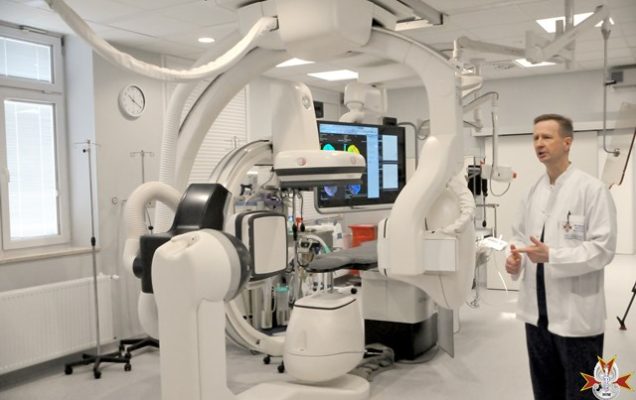
2 kwietnia br. w Pracowni Radiologii Zabiegowej Wojskowego Instytutu Medycznego w Warszawie miała miejsce konferencja prasowa w czasie której zaprezentowany został drugi dwupłaszczyznowy angiograf dedykowany do leczenia chorych z chorobami naczyniowymi ośrodkowego układu nerwowego, w tym chorych z udarem mózgu. Przy jego pomocy będziemy mogli wykonywać zabiegi wewnątrznaczyniowe szybciej, skuteczniej i bezpieczniej – podkreśla ppłk dr n. med. Piotr Piasecki.
W konferencji udział wzięli:
gen. dyw. prof. dr hab. n. med. Grzegorz Gielerak – dyrektor Wojskowego Instytutu Medycznego
prof. dr hab. n. med. Adam Stępień – kierownik Kliniki Neurologicznej WIM
ppłk dr n. med. Piotr Piasecki – kierownik Pracowni Radiologii Zabiegowej WIM
dr hab. n. med. Jacek Staszewski – zastępca kierownika Kliniki Neurologicznej WIM
prof. dr hab. n. med. Adam Stępień – Oczywiście. Udar mózgu jest jedną z najczęstszych chorób w XXI wieku – tylko w Polsce co kilka minut ktoś zapada na udar. Jest najczęstszą przyczyną niepełnosprawności oraz trzecią najczęstszą przyczyną zgonów – z tego powodu umiera więcej kobiet niż z powodu raka piersi i jajnika. Z drugiej strony medycyna uczyniła w ostatnich latach znaczący postęp i dzięki wprowadzeniu nowych metod leczenia udar wreszcie stał się chorobą wyleczalną.
To dlaczego tyle osób wciąż jest niepełnosprawnych lub umiera z tego powodu?
dr hab. n. med. Jacek Staszewski – Od niedawna potrafimy za pomocą zabiegu wewnątrznaczyniowego tzw trombektomii skutecznie leczyć chorych z ciężkimi udarami niedokrwiennymi mózgu. Takie udary występują u około 20%-30% chorych. Dotychczasowe leczenie farmakologiczne było mało skuteczne – zaledwie 1 na 10 leczonych chorych odnosiła istotną korzyść z leczenia. Trombektomia zwiększa szansę powrotu do zdrowia: 1 na 4-6 chorych odzyskuje samodzielnośc. Jednak, aby tak się stało chory musi szybko trafić do szpitala i zostać zdiagnozowany – optymalnie w ciągu 5-6h od zachorowania – to jest wyzwanie a leczenie przynosi dobre efekty im szybciej się je zastosuje. Większość pacjentów zbyt późno wzywa pomoc medyczną – wtedy takiego leczenia nie można już zastosować.
Na czym polega trombektomia mechaniczna?
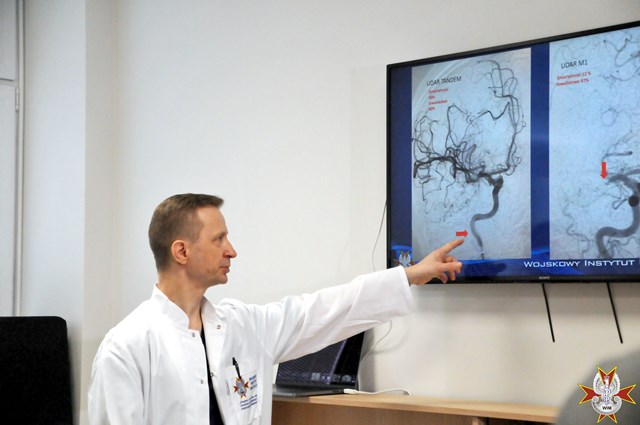
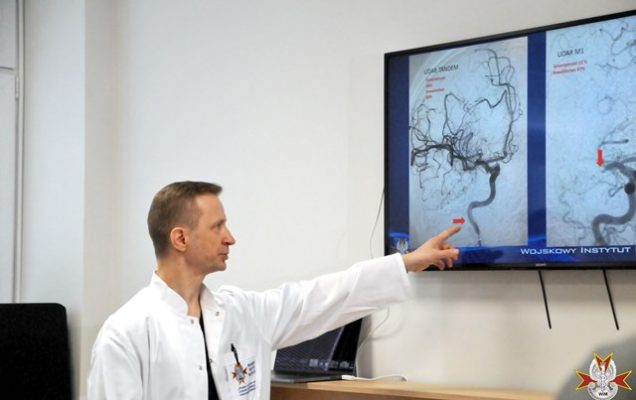
ppłk. dr. n. med. Piotr Piasecki – To zabieg wykonywany w wyspecjalizowanych centrach udarowych przez radiologów zabiegowych u chorych z udarem mózgu. Polega na usunięciu skrzepliny blokującej przepływ krwi w tętnicy mózgowej. Pod kontrolą promieni rentgenowskich, przez system cewników umieszczonych w objętej chorobą tętnicy wprowadza się specjalne narzędzie – trombektom, który wiąże i usuwa skrzeplinę pozwalając na powrót przepływu krwi do wrażliwych na niedotlenienie struktur mózgu. Skrzeplinę można też usunąć poprzez odessanie za pomocą specjalnie zaprojektowanych cewników aspiracyjnych podłączonych do pompy generującej podciśnienie. U części chorych konieczne jest zastosowanie obu tych metod jednocześnie.
Wygląda na to, że jest to trudny zabieg.
ppłk. dr. n. med. Piotr Piasecki – Chorzy z udarem spowodowanym zamknięciem dużej tętnicy mózgowej mieli przeważnie złe rokowanie. Nawet jeśli można było u nich zastosować leczenie firbrynolityczne (czyli rozpuszczenie skrzepliny przy użyciu leków), to udrożnienie tętnicy mózgowej uzyskiwano w przypadku 10-25% chorych. Dla trombektomii mechanicznej ten odsetek jest znacznie większy i wynosi od 60% do 85%. Przekłada się to na zdecydowanie większą liczbę chorych pozostających w dobrej sprawności ogólnej po 3 miesiącach od zabiegu w porównaniu do leczenia standardowego. Ponadto możemy pomóc większej liczbie chorych niż w przypadku fibrynolizy, gdyż okno czasowe dla trombektomii wydłużone zostało do 6 godzin.
Jesteśmy też w stanie wykonać skutecznie zabiegi u chorych, którzy z różnych względów trafiają do szpitala później, nawet w dwunastej lub szesnastej godzinie od udaru. Nie jest to działanie standardowe i musimy tu dobrze wyważyć możliwość powstania groźnych dla życia powikłań w stosunku do spodziewanych korzyści. Dlatego wspieramy się tutaj zaawansowanymi badaniami obrazowymi takimi jak perfuzja CT lub badania rezonansu magnetycznego pozwalającymi na bezpieczną kwalifikację chorych do leczenia trombektomią mechaniczną.
Pierwotnie wskazaniem do trombektomii była niedrożność dużego naczynia. Dzięki doświadczeniu, zaawansowaniu technologicznemu i miniaturyzacji narzędzi radiolog zabiegowy może dostać się do coraz dalszych, węższych odcinków tętnic mózgowych, żeby je z powodzeniem udrożnić dając szansę na wyzdrowienie chorym z obiektywnie niewielkim, choć okaleczającym zespołem neurologicznym – np. afazją całkowitą (niemożność zrozumienia mowy i wypowiadania się).
A co z pozostałymi chorymi?
dr hab. n. med. Jacek Staszewski – Naszym największym ograniczeniem jest czas. Wydłużanie okresu od zachorowania do uzyskania adekwatnego leczenia powoduje, że w obszarze udaru dokonują się nieodwracalne zmiany – umiera obszar mózgu, który nie odzyska funkcji mimo udrożnienia naczynia.
Czyli czas to mózg?
prof. dr hab. n. med. Adam Stępień – Tak, dokładnie! Im szybciej leczymy tym lepsze są efekty ale to też nie zawsze wystarczy. Trzeba właściwie chorego zakwalifikować, chory powinien być leczony przez wyspecjalizowany zespół udarowy w skład którego wchodzą lekarze różnych specjalności, rehabilitanci, logopedzi, neuropsycholodzy. W sumie od zachorowania do powrotu do domu przeciętnie chory wymaga opieki 10 specjalistów z różnych dziedzin. Aktualnie bardzo trudno jest skompletować tak szeroką kadrę, zwłaszcza z dużym doświadczeniem w leczeniu ostrej fazy udaru, dostępną przez całą dobę, udaje się to w nielicznych ośrodkach.
A więc najlepsze wyniki przynosi opieka kompleksowa?
prof. dr hab. n. med. Adam Stępień – Tak i z tego powodu powinno się stworzyć Program Opieki Kompleksowej w udarze na podobieństwo KOS-zawał, który udowodnił, że ten model opieki jest efektywny. Powinien obejmować kompleksowe i odgórnie koordynowane działania na etapie szpitalnym, leczenia interwencyjnego wreszcie zaplanowanej rehabilitacji, nielimitowanych wizyt kontrolnych, badań kontrolnych i edukacji pacjenta odnośnie zdrowego trybu życia np. zmiany nawyków żywieniowych.
Co jeszcze możemy zrobić lepiej?
prof. dr hab. n. med. Adam Stępień – Aby wykorzystać w pełni możliwości, które daje trombektomia potrzebujemy impulsu w kierunku skrócenia opóźnień w leczeniu, czyli modernizacji systemu wczesnej opieki nad chorym z udarem. Dobrym zwyczajem byłoby poddanie się ośrodków udarowych niezależnemu audytowi w celu monitorowania czasu poszczególnych etapów opieki nad pacjentem, znajdowania słabych punktów, usprawniania procedur. Z własnego doświadczenia wiemy, że to działania na korzyść pacjentów. O czym świadczy przyznanie dla WIM najwyższego stopniem Diamentowego Certyfikatu przez ANGELS, międzynarodową organizację monitorującą jakość pracy szpitali zajmujących się leczeniem udaru mózgu. Problemem, który powinien zostać rozwiązany centralnie jest międzyszpitalny transport chorych, który jest często niewydolny. Nie można skorzystać z karetek systemowych. Dochodzimy do dziwnej sytuacji, w której mamy lekarzy mogących zakwalifikować i przeprowadzić bardzo skomplikowany zabieg, ale nie mamy karetek aby chorych szybko dostarczyć do szpitala na trombektomię. Ponadto brakuje miejsc w oddziałach rehabilitacji lub zakładach opiekuńczo-leczniczych na które chorzy muszą czekać w oddziałach udarowych blokując łóżka nowym chorym.
Pracownia Radiologii Zabiegowej Wojskowego Instytutu Medycznego w Warszawie rozbudowana została właśnie o drugi angiograf. Jakie ma to znaczenie dla pacjentów z udarem mózgu?
ppłk. dr. n. med. Piotr Piasecki – Jest to najnowszej generacji angiograf dwupłaszczyznowy dedykowany do leczenia chorych z chorobami naczyniowymi ośrodkowego układu nerwowego, w tym chorych z udarem mózgu. Posiada on liczne funkcje poprawiające jakość obrazowania, przy zwiększonej ochronie przed promieniowaniem rentgenowskim. Przy jego pomocy będziemy mogli wykonywać zabiegi wewnątrznaczyniowe szybciej, skuteczniej i bezpieczniej. Co więcej jeden z dwóch posiadanych przez nas obecnie angiografów będzie zawsze w gotowości dyżurowej do wykonania pilnej trombektomii u chorego z udarem mózgu. Stawiamy na nowoczesne i skuteczne leczenie chorych z udarem mózgu, a to wymaga ciągłego rozwoju, nowych inwestycji. Nie tylko w zaawansowaną technologicznie aparaturę, ale także w ustawiczne szkolenie oddanego pacjentom personelu, ciągłą poprawę jakości naszej pracy i procedur terapeutycznych. W WIM rozumiemy od dawna, że aby być skutecznym w leczeniu udaru mózgu trzeba stworzyć zgrany, wielodyscyplinarny zespół, potrafiący efektywnie wykorzystać krótkie, terapeutyczne okno czasowe.
Czy wykorzystujemy w Polsce wszystkie możliwości zapobiegania udarom?
dr hab. n. med. Jacek Staszewski – Niewątpliwie nie. Za 90% ryzyka wystąpienia udaru odpowiada 10 czynników ryzyka, z których 6 – otyłość, nikotynizm, nadużywanie alkoholu, nieaktywny tryb życia, zła dieta, nadmierny stres może być skutecznie ograniczanych a 4 – NT, cukrzyca, hiperlipidemia, migotanie przedsionków mogą być skutecznie leczone farmakologicznie. A zatem najważniejszym elementem zapobiegania udarom jest edukacja, świadomość czynników ryzyka i ich regularne leczenie oraz monitorowanie, m.in. poprzez samodzielny pomiar ciśnienia tętniczego, a także badań cholesterolu i glukozy wchodzących w ostatnio uruchomiony tzw. bilans czterdziestolatka, czyli pakiet badań dla wszystkich, którzy ukończyli 40. rok życia.
Na koniec jakie są perspektywy zabiegowego leczenia udaru w Polsce.
prof. dr hab. n. med. Adam Stępień – Aktualnie trombektomię wykonuje się w ramach pilotażu MZ, który kończy się w tym roku. Niestety nie wiadomo jak będzie wyglądało finansowanie tego skomplikowanego i drogiego leczenia po zakończeniu pilotażu. Patrząc na to co się dzieje na świecie możemy być pewni lawinowego wzrostu liczby wykonywanych zabiegów i musimy być przygotowani logistycznie i finansowo żeby temu podołać.
Materiał filmowy
Galeria
Opracowanie: WIM
Zdjęcia: WIM