
Czym jest udar mózgu?
Zgodnie z definicją Światowej Organizacji Zdrowia UDAR MÓZGU to nagłe wystąpienie ogniskowych lub uogólnionych zaburzeń czynności mózgu, trwających dłużej niż 24 h (o ile wcześniej nie doprowadzą do zgonu) i spowodowanych wyłącznie przyczynami naczyniowymi, związanymi z mózgowym przepływem krwi.
Ze względu na mechanizm udaru można wyróżnić:
-
Udar niedokrwienny – udar mózgu, do którego dochodzi w następstwie zamknięcia światła naczynia krwionośnego to zdecydowana większość (około 80 – 85%)
udarów. -
Udar krwotoczny – to sytuacja kiedy krew przedostaje się do mózgu w wyniku
uszkodzenia ściany naczynia krwionośnego i w konsekwencji niszczy tkanki
mózgu (15-20%),

Czynniki ryzyka udaru mózgu można podzielić na dwie główne grupy
Czynniki modyfikowalne
-
Zależne od stylu życia:
- nadużywanie alkoholu
- palenie tytoniu
- niewłaściwy wzorzec odżywiania i otyłość
- niska aktywność fizyczna
- złe warunki socjoekonomiczne i niski poziom edukacji
-
zależne od występowania chorób i zaburzeń metabolicznych, mogą się zmienić pod wpływem właściwej terapii:
- nadciśnienie tętnicze
- choroby serca /migotanie przedsionków/ niedomykalność zastawek
- cukrzyca
- choroby naczyń – nie miażdżycowe
- zwężenie tętnicy szyjnej wewnętrznej na skutek miażdżycy
- zaburzenia gospodarki lipidowej
- choroby krwi
- zaburzenia behawioralne i metaboliczne (związane z przewlekłym stresem)
- przewlekłe infekcje – wirusowe i bakteryjne
Czynniki niemodyfikowalne:
- wiek (powyżej 55 lat)
- płeć (częściej u mężczyzn)
- czynniki genetyczne i rasa ( większa częstość występowania u rasy czarnej)
Objawy udaru mózgu występują nagle i niespodziewanie dla pacjenta oraz jego najbliższego otoczenia, niosą za sobą poważne konsekwencje zdrowotne od niewielkich deficytów przez niepełnosprawność po utratę życia włącznie.
Edukowanie społeczeństwa w zakresie wczesnych objawów udaru, reagowania na nie, ale również przedstawienie działań mogących zmniejszać ryzyko wystąpienia udaru jest ogromnym wyzwanie edukacji zdrowotnej. Nie mniejszym wyzwaniem jest pomoc w odnalezieniu się pacjenta, jego rodziny i społeczności, w której na co dzień funkcjonuje, w nowej codzienności z niepełnosprawnością w różnym zakresie
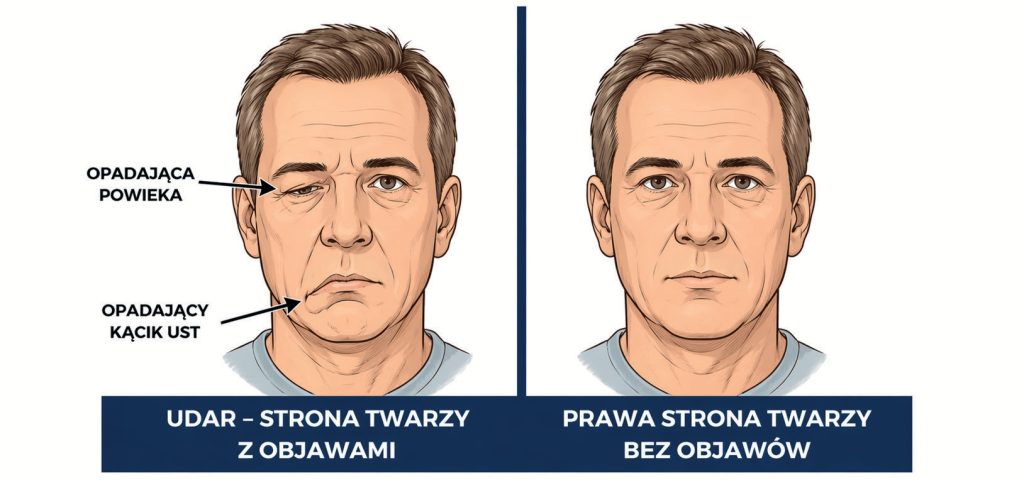
Najczęstsze objawy udaru to:
- osłabienie mięśni twarzy, przejawiające się np. opadnięciem kącika ust po jednej stronie;
- osłabienie (niedowład) kończyny górnej lub dolnej, albo i górnej i dolnej po tej samej stronie ciała, chory ma trudności w poruszaniu kończyną, a w skrajnych przypadkach nie może nią wykonać żadnego ruchu; niekiedy towarzyszy temu uczucie drętwienia połowy ciała;
- osłabienie mięśni języka i gardła, trudności w mówieniu, mowa staje się niewyraźna i trudna do zrozumienia, mogą się pojawić trudności w połykaniu; chory może się krztusić w czasie picie lub jedzenia;
- zaburzenia równowagi i koordynacji ruchów – ruchy chorego nagle stają się niezgrabne, potyka się, upuszcza przedmioty, ma trudności w ubieraniu się;
- nagły, bardzo silny ból głowy – zwłaszcza w przypadku krwotoku podpajęczynówkowego;
- zaburzenia widzenia, takie jak podwójne widzenie, ograniczenie pola widzenia, a nawet całkowitą utratę widzenia (najczęściej w jednym oku);
- zaburzenia lub utrata przytomności – rozległy udar może sprawić, że chory staje się senny, trudno go rozbudzić, mówi nieskładnie, nie wie, gdzie się znajduje i co się z nim dzieje, albo całkowicie traci przytomność.
Udar mózgu jest stanem zagrożenia życia
Pacjent wymaga natychmiastowej specjalistycznej pomocy medycznej. Skuteczność terapii zależna jest od czasu jej rozpoczęcia. W leczeniu farmakologicznym okno terapeutyczne czyli czas od wystąpienia pierwszych objawów do rozpoczęcia leczenia trombolitycznego nie może przekraczać 4,5 godziny, im wcześniej wdrożona terapii tym szanse na zmniejszenie skutków udaru większe. Inwazyjną metodą leczenia pacjentów z udarem niedokrwiennym jest trombektomia, przy pomocy cewnika naczyniowego chirurgicznie usuwa się skrzeplinę zatykającą duże naczynie wewnątrzmózgowe – zabieg ten wykonuję się do 6 godzin od wystąpienia objawów.
Wszyscy pacjenci po udarze przez pierwsze kilkanaście godzin są regularnie i często badani. Ocenia się ich stan przytomności, ciśnienie tętnicze, stan fizykalny. Pacjenci z trudnościami połykania są zagrożeni zachłyśnięciem się, dlatego mogą być przez pierwszych kilka dni karmieni przez sondę. Czasem konieczne jest założenie cewnika do pęcherza moczowego w celu kontroli diurezy. Po wstępnych badaniach i ocenie stanu pacjenta oraz ustaleniu rozpoznania zespół leczący rozpoczyna opiekę nad pacjentem i ustala plan rehabilitacji. Fizjoterapeuci, terapeuci zajęciowi i logopedzi, dokonują swoich ocen podczas gdy działania lekarzy i pielęgniarek mają na celu zapobieganie wystąpieniu dalszych udarów mózgu i powstaniu powikłań. Dietetyk może zalecić zmianę diety.
Działania terapeutyczne w udarze mają na celu profilaktykę powikłań:
-
neurologicznych: obrzęk mózgu, napady padaczkowe, wtórne krwawienia mózgowe,
-
ogólnoustrojowych: zaburzenia hemodynamiczne, zakrzepica żył głębokich, zatorowość płucna, zakażenia układu oddechowego, moczowego, odleżyny.
W ramach opieki poszpitalnej najistotniejsza jest wiedza na temat kontroli czynników ryzyka, sposobie pielęgnacji i rehabilitacji chorego oraz zmiany stylu i warunków jego życia. W przypadku osób zdolnych do samoopieki najważniejsza jest edukacja co do przyczyn udaru mózgu, przebiegu i jego powikłań; pomoc w planowaniu i dostosowaniu rehabilitacji społeczno-zawodowej do możliwości pacjenta. W przypadku pacjentów z średnim i dużym deficytem samoopieki niezbędna jest edukacja osób, które będą się chorym opiekować.
Najważniejsze aspekty przygotowania rodziny do opieki nad chorym po udarze mózgu:
Przygotowanie domu/mieszkania na powrót osoby po udarze
Idealnym rozwiązaniem jest zapewnienie choremu własnego pokoju lub wyznaczenie miejsca, które będzie dostosowane do jego potrzeb. Miejsce to powinno znajdować się w możliwie bliskiej odległości od toalety.
- Likwidacja barier architektonicznych jak schody, progi, wąskie drzwi, można na schodach zamontować specjalne rampy, które umożliwią np. poruszanie się wózkiem inwalidzkim, czy przy asekuracji balkonika.
- Likwidacja niepotrzebnych dywanów szczególnie w ciągach komunikacyjnych, montaż uchwytów, poręczy m.in. na korytarzach, schodach, w toalecie, pod prysznicem, wszystkie te działania znacznie zmniejszą ryzyko upadków.
- Montaż siedziska pod prysznicem ułatwi opiekunom utrzymanie higieny podopiecznego.
- Pokój w którym przebywać będzie pacjent dobrze wyposażyć w łóżko szpitalne/rehabilitacyjne z możliwością regulacji jego wysokości, wezgłowia i posiadającego kółka, umożliwi to przesuwanie go w miarę potrzeb. Najlepiej ustawić łóżko tak aby dostęp był możliwy z trzech stron.
- Udogodnienie w postaci materaca przeciwodleżynowego zmiennociśnieniowego będzie konieczne w przypadku pacjenta całkowicie unieruchomionego.
- Ważne jest aby łóżko miało barierki. Obok łóżka ustawiamy stolik wyposażony w niezbędne akcesoria potrzebne do pielęgnacji chorego, ważne jest aby ustawić go po stronie z niedowładem/porażeniem aby aktywizować ją a tym samym zapobiegać zespołowi zaniedbania połowiczego.
- Zadbanie o odpowiedni mikroklimat pokoju w którym przebywa chory, częste wietrzenie, temperatura ok 20 stopni.

Przygotowanie rodziny/opiekunów
Do świadczenia bezpośredniej pomocy choremu zależne jest od stopnia ich wiedzy i umiejętności. Już w trakcie pobytu pacjenta na oddziale należy wdrażać i angażować najbliższych w opiekę nad chorym. Zachęca się rodzinę ale i samego chorego do pytania o sprawy czy czynności, które są dla nich nowe. Spokojne i rzeczowe wy- jaśnienie nurtujących opiekunów aspektów, pokazanie i wspólne wykonywanie czynności, które budzą największy niepokój sprawia, że stopniowo oswajają się z nową rzeczywistością i są ogromnym wsparciem i pomocą dla chorego członka rodziny.
Umiejętność utrzymania higieny ciała chorego
W przypadku pacjentów chodzących utrzymanie higieny jest łatwiejszym zadanie, przy odpowiednio wyposażonej łazience, kąpiel pod prysznicem nie powinna być problemem. Czynności higieniczno-pielęgnacyjny wykonywane u chorego leżącego muszą być ukierunkowane na zapobieganie powikłaniom wynikającym z unieruchomienia oraz zapewnienie choremu maksymalnego komfortu i poczucia bezpieczeństwa. Toaleta powinna być wykonywana spokojnie, bez pośpiechu najlepiej w dwie osoby. Mycie całego ciała, zmiana pozycji w przypadku osób całkowicie zależnych najlepiej co 2-3 godziny; Zmiana bielizny osobistej i pościelowej; odciążanie, nawilżanie, natłuszczanie, masaż miejsc szczególnie narażonych na ucisk, poprawi ukrwienie i zmniejszy ryzyko powstania odleżyn. Dobór środków pielęgnacyjnych powinien być indywidualny dostosowany do potrzeb skóry pacjenta. Zaleca się stosowanie delikatnych środków myjących, nawilżających i regenerujących oraz środków natłuszczających. Użycie środków pielęgnacyjnych musi być poprzedzone staranną toaletą i dokładnym osuszeniem skóry. Toaletę całego ciała powinno wykonywać się przynajmniej raz dziennie. Toaletę krocza wykonujemy przy każdej wymianie pieluchomajtek. Toaleta jamy ustnej oraz protez zębowych wykonywana jest po każdym posiłku. W związku z faktem, iż osoby dotknięte udarem to głównie osoby starsze,
zdarza się iż mają problemy z oddawaniem moczu, nietrzymanie lub zatrzymanie moczy to trudne aspekty pielęgnacji. W przypadku obu sytuacji rozwiązaniem może być założenie cennika do pęcherza moczowego. W tym celu należy skontaktować się z pielęgniarką POZ lub opieki długoterminowej aby ustalić postępowanie.

Usprawnianie fizyczne chorego
Rehabilitacja pacjenta po udarze mózgu jest bardzo ważnym aspektem, bierze w niej udział cały zespół terapeutyczny. Najwcześniej gdy tylko pozwala na to stan ogólny pacjenta wdrażana jest rehabilitacja, która ma na celu naukę utraconych umiejętności w pierwszej kolejności tych podstawowych jak mycie, jedzenie, ubieranie, chodzenie. Przebieg, zakres i intensywność procesu rehabilitacji warunkuje w jakim stopniu chory odzyska sprawność ale wymaga to dużego nakładu pracy zarówno ze strony pacjenta jak i opiekunów. Ważne jest aby nie wykonywać kilku czynności jednocześnie oraz proces rehabilitacji rozpocząć od ćwiczenia utraconych prostych czynności. Asekuracja podczas chodzenia – opiekun idzie po stronie z deficytem. Chory stawia najpierw kończynę zdrową. Gdy chory uczy się od początku, ubierać, myć, przygotowywać np. kanapki opiekun wspomaga go asekurując zawsze od strony z deficytem. Wysadzanie na wózek, fotel jest również elementem rehabilitacji, przyczynia się też do zmniejszenia ryzyka powikłań unieruchomienia jak odleżyny, przykurcze czy zapalenie płuc. Prowadzenie gimnastyki oddechowej np. głęboki wdech, zatrzymanie powietrza przez 2-3 sekundy i wydech, który naśladuje „dmuchanie piórka”, dmuchanie przez słomkę do butelki z wodą; nauka skutecznego odkrztuszania zalegającej wydzieliny.
Kształtowanie umiejętności samoobsługi pacjenta zasada „pomagaj nie wyręczaj”
Motywowanie pacjenta do podejmowania prób wykonywania podstawowych czynności, nie wyręczanie go w tych, które już potrafi wykonać samodzielnie. – przy zakładaniu odzieży zaczynać od strony niedowładu porażenia, wkładając górną część garderoby w pierwszej kolejności nałożyć rękaw na kończynę niesprawną, potem włożyć ubranie przez głowę, a na końcu sprawną rękę, wkładając spodnie także zacząć od ubierania kończyny niesprawnej, ściąganie odzieży należy przeprowadzać w odwrotnej kolejności (od kończyny niesprawnej), praktyczniejsze są ubrania dwuczęściowe i zapinane na suwaki, rzepy i zatrzaski, wykorzystanie luźnych podkoszulek i spodni dresowych zamiast piżamy, zakładanie butów również zaczynamy od strony kończyny niesprawnej – najpierw ,,w powietrzu” zakładamy but na palce stopy, a potem na podłożu wsuwamy piętę pomagając sobie – naciskając ręką niedowładne/porażone kolano.
Odżywianie i sposób spożywania posiłków przez chorego
Trudności z połykaniem w wyniku przebytego udaru, jest jednym z problemów z którymi boryka się pacjent. Krztuszenie się szczególnie posiłkami o płynnej konsystencji i wodą to kolejne wyzwanie przed którym stają opiekunowie. Pacjent nie potrafiący połykać, krztuszący się, nawet niewielką ilością płynu, powinien być karmiony przez sondę a w kolejnym etapie w przypadku utrzymujących się trudności rozwiązaniem będzie gastrostomia odżywcza (PEG). Gdy zaburzenia połykania nie są bardzo nasilone, musimy pamiętać o odpowiedniej konsystencji posiłków: rozdrobnienie, zmiksowanie czy też zgęstnienie zagęstnikiem. Do posiłku chory powinien siedzieć przy stole, lub mieć przed sobą specjalną tackę, aby oprzeć na nim ręce. Pokarm powinien być umieszczany przez pacjenta bądź opiekuna po stronie bez niedowładu, należy kontrolować zaleganie pokarmu po stronie z niedowładem. Podczas spożywania posiłków przydatne będą sztućce z szerokimi uchwytami, talerze z podkładkami gumowymi aby się nie przesuwały, butelki bądź kubki najlepiej z ustnikami.
Utrzymanie prawidłowego rytmu wypróżnień
Podejmowanie działań mających na celu pobudzenie perystaltyki jelit takich jak:
- masaż brzucha – głaskanie zgodnie z ruchem wskazówek zegara
- utrzymanie odpowiedniej ilości błonnika w diecie tj ok 20-30g/dobę jeśli nie ma przeciwwskazań
- podaż płynów minimum 1,5-2l /dobę
- wspomaganie środkami farmakologicznymi.
Edukacja na temat komunikowania się z pacjentem
Afazja czuciowa, ruchowa, mieszana czy też dyzartria jest przyczyną trudności w porozumiewaniu się z chorym. Kontynuacja zalecanych ćwiczeń logopedycznych po hospitalizacji pomoże pacjentowi pokonać barierę w komunikacji. Powtarzanie ćwiczeń przyniesie z pewnością poprawę. Ważne jest aby nie pokazywać zniecierpliwienia wobec pacjenta, być dla niego wyrozumiałym, cierpliwie słuchać. Gdy istnieje taka możliwość pozwolić pacjentowi napisać to co chce nam przekazać. Wsparcie i motywacja są ogromnie ważne, chory nie powinien odczuwać frustracji aby nie zniechęcał się do ćwiczeń.
Umiejętności radzenia sobie ze stresem przez chorych i ich opiekunów
W trakcie hospitalizacji pacjent otrzymuję wsparcie psychologiczne. Sytuacja w której człowiek nagle traci swoją samodzielność jest bardzo trudna. W udarze pacjent doświadcza emocji takich jak lęk, cierpienie, niedowierzanie, niepewność, zmienność nastroju, utrata poczucia samodzielności, obojętność, brak wiary w poprawę, złość, poczucie niesprawiedliwości, że to jego właśnie dotyczy. Umiejętność mówienia i sygnalizowanie swoich odczuć i uczuć najbliższym pozwoli rodzinie reagować na potrzeby chorego. Zaburzenia lękowe, depresyjne, często zaburzenia poznawcze mogą wymagać stałego wsparcia psychologa czy też psychiatry. Opiekunowie pacjenta również narażeni są na trudności natury emocjonalnej. Pamiętać należy, iż opiekun szczególnie ten który jest stale z chorym oprócz wyczerpania fizycznego może czuć zmęczenie psychiczne. Ważne aby w miarę możliwości starać się dzielić opieką nad chorym z innymi członkami rodziny, można również skorzystać z pomocy opiekuna MOPSu.
Pomoc instytucjonalna
Chory jego opiekun mogą liczyć na wsparcie instytucji rządowych i pozarządowych specjalnych programów pomocy chorym i ich rodzinom, grup samopomocy, stowarzyszeń, wolontariuszy. Każde z tych źródeł może udzielać różnego wsparcia, jednak najbardziej pożądane jest udzielanie równoległe kilku rodzajów wsparcia przez różne instytucje.
Do instytucji świadczącej opiekę domową nad chorym niepełnosprawnym należy:
POZ (Podstawowa Opieka Zdrowotna): Lekarz może wypisać na wniosek zaopatrzenie ortopedyczne a NFZ dofinansuje zakup sprzętu w postaci wózka inwalidzkiego, balkonika, podnośnika elektrycznego i innych. Refundacją objęte jest także zaopatrzenie urologiczne i pieluchomajtki oraz materiały chłonne. Pielęgniarka może wspierać chorego i jego najbliższych w procesie pielęgnowania, leczenia, profilaktyki, rehabilitacji w warunkach domowych.
Ośrodek Pomocy Społecznej – zadania pomocy społecznej realizowane są przez pracownika socjalnego (usługi opiekuńcze), Powiatowe Centrum Pomocy Rodziniezadania to diagnozowanie sytuacji materialnej i rodzinnej, przyznanie opiekuna środowiskowego, personelu specjalistycznego (pielęgniarka, fizjoterapeuta, terapeuta zajęciowy). Pomoc społeczna przyznawana jest w formie zasiłków, pomocy rzeczowej, pomocy usługowej.
PFRON – Państwowy Fundusz Rehabilitacji Osób Niepełnosprawnych – wspiera rehabilitację i aktywizuje niepełnosprawnych, udziela dofinansowania do zakupu sprzętu rehabilitacyjnego, dofinansowanie zmian architektonicznych w otoczeniu, a także turnusu rehabilitacyjnego. Opieka nad chorym ze strony najbliższych jest niewątpliwie najważniejsza, jednak bez pomocy odpowiednich instytucji osoby niepełnosprawne i ich rodziny często są bezradni i zagubieni. Sytuacja chorego w czasie rehabilitacji po udarze, jak i jego bliskich staje się momentalnie trudna, także finansowo.
Świadczenia, o jakie można wystąpić, to:
- renta z tytułu niezdolności do pracy (decyduje lekarz orzecznik ZUS, przysługuje tylko ubezpieczonym);
- zasiłek pielęgnacyjny (ZUS może przyznać zasiłek pielęgnacyjny dla osoby z orzeczeniem o znacznej niepełnosprawności lub dodatek pielęgnacyjny dla osoby powyżej 75. roku życia/ niezdolnej do samodzielnej egzystencji);
- świadczenie pielęgnacyjne (przyznawane osobie, która musi zrezygnować z pracy, by opiekować się chorym członkiem rodziny z orzeczeniem o znacznym stopniu niepełnosprawności);
- orzeczenie o stopniu niepełnosprawności po udarze (warto wystąpić o to jak najszybciej, ponieważ wiąże się z różnymi przywilejami, jak na przykład z podatkową ulgą rehabilitacyjną i ulgami w środkach komunikacji);
- usługi opiekuńcze (koordynowane przez lokalny ośrodek pomocy społecznej jest to wsparcie w codziennej opiece nad chorym – myciu się, ubieraniu, spożywaniu posiłków).


